Consecuencias del tabaquismo: Fibrosis Pulmonar

La fibrosis pulmonar es una de las consecuencias del tabaquismo que cada vez más estamos conociendo y comprendiendo mejor. El tabaquismo dañará las células de nuestros pulmones progresivamente, causando inicialmente inflamación pulmonar, la cual, posteriormente llevará a enfermedades como la fibrosis pulmonar, EPOC o cáncer.
Contenido
- 1 Las consecuencias de fumar cigarrillos:
- 2 Consecuencias de fumar cigarrillos: Fibrosis Pulmonar.
- 3 ¿Cómo el fumar provoca inflamación pulmonar y fibrosis?
- 4 Fibrosis Pulmonar Idiopática
- 5 Bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial
- 6 Neumonía Intersticial Descamativa y las consecuencias del fumar cigarrillos.
- 7 Combinación de fibrosis pulmonar y enfisema
- 8 Histiocitosis pulmonar de células de Langerhans (HPCL)
- 9 Neumonía Eosinofílica Aguda
- 10 Enfermedad intersticial encontrada incidentalmente
Hay consecuencias de fumar cigarillos muy conocidas: Existen algunos tipos de fibrosis pulmonar que tienen una asociación muy clara y directa con el tabaquismo, como la bronquiolitis respiratoria, la neumonía intersticial descamativa y la histiocitosis pulmonar de células de Langerhans.
Sin embargo, aún no es del todo claro su rol en el desarrollo en la fibrosis pulmonar idiopática y la fibrosis pulmonar combinada y enfisema. Se sabe que el cigarrillo probablemente actúa en conjunto a factores externos o a otros propios de cada persona (Es decir, no es el único causante de la enfermedad).
Intentamos explicar cómo la inhalación de humo de cigarrillo desencadena una lesión pulmonar intersticial en los fumadores, así como las características de estas enfermedades que nos ayudan a hacer un diagnóstico correcto.
Finalmente tocaremos lo que se conoce y se recomienda en aquellos casos de fibrosis pulmonar subclínica (no dan síntomas) o descubiertos por casualidad en personas fumadoras.
Las consecuencias de fumar cigarrillos:
Como es conocido, el tabaco es muy perjudicial para nuestra salud, y cada año se presentan 5 millones de muertes relacionadas al tabaco en todo el mundo.
Al menos el 50% de los que fuman, mueren por una enfermedad relacionada al tabaco. Asimismo, es muy conocido que las personas que fuman viven menos que los no fumadores, y se estiman que son 10 a 15 años menos.
Por ejemplo, en la EPOC claramente se sabe que los que fuman viven menos que aquellos que no fumaron nunca o los que dejan de fumar.
El tabaquismo nos quita de 10 a 15 años de vida.
En el Perú, se estima que existe un 1% de la población que fuma, que es una tasa muy baja comparada a otros países como Argentina, Uruguay, USA, España, etc.
Aquellos fumadores que fallecen por enfermedades relacionadas a su hábito de fumar se sabe que lo hacen por: enfermedades cardiacas, cánceres y enfermedades respiratorias, principalmente.
Existen diversos tipos de cáncer relacionados al tabaco, entre las que podemos señalar: boca, laringe, lengua, tráquea, pulmón, estómago, colon, vejiga, etc.
Entre las enfermedades respiratorias más comunes como consecuencia del tabaquismo tenemos: la EPOC, cáncer de pulmón, y diversos tipos de fibrosis pulmonar.
El 50% de los que fuman, mueren por una enfermedad relacionada al tabaco, usualmente por: enfermedades cardiacas, neoplasias o enfermedades respiratorias.
Consecuencias de fumar cigarrillos: Fibrosis Pulmonar.
Las más importantes de las consecuencias del tabaquismo son las llamadas “enfermedades pulmonares intersticiales relacionadas al tabaquismo”:
- Bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial
- Neumonía intersticial descamativa
- Histiocitosis pulmonar de células de Langerhans
- Fibrosis pulmonar combinada y enfisema
- Fibrosis pulmonar idiopática
- Neumonía eosinofílica aguda
- Artritis reumatoide: enfermedad pulmonar intersticial
- Síndromes de hemorragia pulmonar.
¿Cómo el fumar provoca inflamación pulmonar y fibrosis?
Si contamos con una predisposición genética (herencia genética) para desarrollar fibrosis, y tenemos el hábito de fumar, es posible que desarrollemos algún tipo de enfermedad pulmonar, ya sea inflamatoria o fibrótica.
Fumar cigarrillos conlleva a una producción incrementada de células inflamatorias como son: macrófagos, neutrófilos y células de Langerhans en el pulmón; así como también induce la producción de un factor de crecimiento, que juega un papel muy importante cuando se presenta la fibrosis pulmonar.
Mecanismos implicados:
Acortamiento de telómeros (Envejecimiento celular):
Los telómeros son una parte de los cromosomas. El fumar acorta los telómeros. Este acortamiento también sucede en la fibrosis pulmonar idiopática. Este acortamiento de los telómeros es la manifestación del envejecimiento de las células, por lo que la fibrosis pulmonar idiopática se relaciona a un envejecimiento acelerado de nuestras células pulmonares.
Los telómeros se van acortando poco a poco, hasta que se vuelven tan pequeños, que se auto eliminan (apoptosis).
Hay una enzima relacionada a este acortamiento (telomerasa), pero existen otros factores que pueden producir este acortamiento, como pude ser el fumar cigarrillos.
El tabaquismo produce mayor envejecimiento celular. La fibrosis pulmonar se relaciona al envejecimiento de las células.
Dificultad para la destrucción de células dañadas (Autofagia disminuida):
La autofagia permite al cuerpo llevar las proteínas dañadas para que puedan ser destruidas por otras células. De esta manera permite “dar de baja” los componentes celulares en mal estado, que son tóxicos para el cuerpo.
En la fibrosis pulmonar idiopática la autofagia está disminuida, por lo cual no se pueden destruir las células dañadas ni las bacterias, que pueden aumentar el estrés oxidativo, y predisponen a las infecciones y a las exacerbaciones de la enfermedad. Esta es una de las principales consecuencias del tabaquismo en nuestros pulmones.
Las células pulmonares dañadas deben ser destruidas. El tabaquismo altera este proceso y de esa forma lleva a la fibrosis pulmonar.
Fibrosis Pulmonar Idiopática
Ocurre frecuentemente en personas mayores de 50 años. Se conoce que existe una predisposición genética a desarrollar la enfermedad y que algunos factores externos como el tabaco o el reflujo (vinagreras) pueden ocasionar que se presente esta enfermedad.
Se conoce que es una de las principales consecuencias del tabaquismo. Es una de las más mortales y de peor pronóstico entre todas fibrosis pulmonares.
Los síntomas más comunes son tos seca y falta de aire que se presentan progresivamente.
Al auscultar al paciente se encuentran crepitantes velcro (como el “pega, pega” de las zapatillas).
En estados más avanzados se encontrará adelgazamiento, falta de apetito, y dedos en palillos de tambor.
La tomografía es muy importante para hacer el diagnóstico: se encuentra patrón reticular (telas de araña) en las áreas más externas (periferia) y que va subiendo desde las bases hacia las partes superiores.
Cuando se presenta de esta manera, no hay necesidad de recurrir a la biopsia, porque este patrón es muy confiable.
El pronóstico es malo, con progresión de la enfermedad a pesar del tratamiento. Se calcula un tiempo de vida de 3 años luego del diagnóstico como promedio.
Sin embargo, se conoce que, con el uso de los nuevos antifibróticos Pirfenidona o Nintedanib, el tiempo de vida se duplica.

La Fibrosis Pulmonar Idiopática (FPI) es “la fibrosis mala” que avanza rápidamente. Los tratamientos actuales aumentan el tiempo de vida del paciente.
Bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial
Es una enfermedad poco frecuente, que sólo ocurre en pacientes que fuman o fumaron mucho (fumadores pesados).
Usualmente son personas de 30 a 60 años. Se estima que se presenta entre 5.5 a 9.5% entre todos los tipos de fibrosis pulmonares idiopáticas.
Signos y síntomas
La aparición de esta enfermedad es gradual, y es probable que se desarrolle durante semanas o meses. En la mayoría de los casos, presenta muy pocos síntomas, los cuales son leves. Inicialmente puede producir falta de aire al realizar esfuerzos, silbidos de pecho y tos constante, que puede ser seca, sin flema.
A veces, incluso, podemos encontrar pacientes sin síntomas, a quienes al realizarles pruebas funcionales (espirometrías, DLCO, etc.) o tomografía de tórax, recién se descubren algunas anomalías.
Sin embargo, algunos pacientes pueden tener falta de aire importante cuando ocasionan una fibrosis extensa.
Al examinar a los pacientes se puede encontrar crepitantes en la parte inferior de ambos pulmones, y sibilancias o silbidos difusos.
Por tener síntomas y signos similares, el médico puede confundirse y pensar inicialmente en una EPOC o bronquitis crónica que también se presenta en fumadores.

Exámenes
En la Tomografía de Tórax se encuentran pequeños nódulos con apariencia de vidrio desgastado, parches en vidrio esmerilado, predominantemente en lóbulos superiores, con los bronquiolos algo engrosados, atrapamiento aéreo y enfisema.

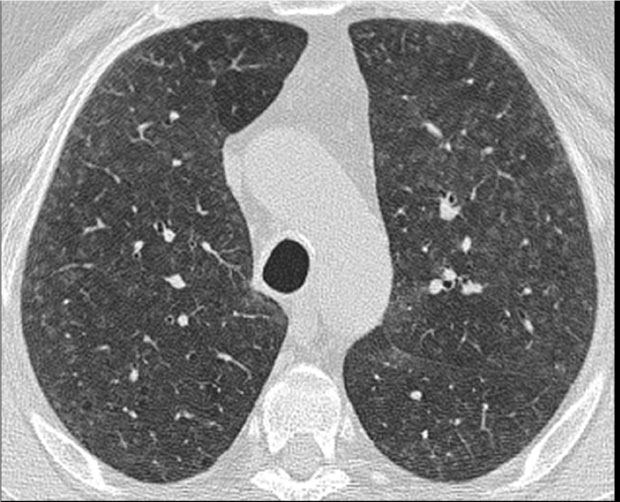 Al realizar pruebas de función pulmonar (soplado), se encuentran patrones diversos.
Al realizar pruebas de función pulmonar (soplado), se encuentran patrones diversos.
Usualmente la enfermedad es lentamente progresiva, aumentando los síntomas y empeorando los resultados de las espirometrías con el paso del tiempo.
No se ha demostrado mejoría alguna ni al dejar de fumar ni al recibir algún tipo de tratamiento.
Sin embargo, la supervivencia es prolongada en la mayoría de estos pacientes, los cuales, raramente mueren por esta enfermedad.
La bronquiolitis respiratoria asociada a enfermedad intersticial y a la neumonía intersticial descamativa son 2 tipos de fibrosis pulmonar consecuencia del tabaquismo.
Neumonía Intersticial Descamativa y las consecuencias del fumar cigarrillos.
La neumonía intersticial descamativa (NID) es un tipo de fibrosis pulmonar, infrecuente, que puede ocurrir más comúnmente entre fumadores, entre los 40 y 60 años de edad. Es ligeramente más común entre los varones.
Ocasionalmente, también está relacionada a enfermedades reumatológicas (artritis reumatoide), fármacos (sirolimus) o exposición medioambiental (nylon, cobre, berilio, tungsteno, humo de soldadura, polvo de extinguidores de fuego, etc.)
La falta de aire al hacer esfuerzos y la tos persistente (tos seca o a veces con flema trasparente) son los síntomas más comunes. En algunos casos también se pueden presentar baja de peso y dolor de pecho.
El inicio es lento y progresivo. Al examinarlos se puede encontrar crepitantes en la parte inferior de los pulmones (ambas bases) al final de la inspiración. Asimismo, se encuentran característicamente “dedos en palillos de tambor” en más de la mitad de pacientes, un signo que no se encuentra mucho en otras enfermedades relacionadas a tabaco.
Sospechar de NID ante cualquier fumador importante, de 40 a 60 años, con tos persistente o falta de aire, que aparece progresivamente, y, que presente dedos en palillos de tambor.

Exámenes
La tomografía de tórax muestra parches difusos de vidrio deslustrado o despulido (llamado así porque se parece al vidrio viejo, arañado, poco trasparente, como el vidrio del reloj muy viejo, que no deja ver bien las manecillas del reloj).
Estos parches de vidrio despulido se encuentran en ambos pulmones, predominantemente en las partes inferiores (bases) y las periféricas (más hacia fuera).
También se puede encontrar un patrón lineal, irregular en las bases con panal de abejas.
Poco a poco estas líneas irregulares como telarañas (patrón lineal) y el panal de abejas van aumentando tomando más áreas del pulmón.
A veces se puede encontrar enfisema en las partes altas de los pulmones (bolitas negras llenas de aire), que es un hallazgo común entre fumadores.
La presencia de vidrio despulido nos puede llevar a confundir con otras enfermedades como neumonía intersticial no específica, neumonitis por hipersensibilidad, sarcoidosis, bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial o neumonía por Pneumocystis jirovecci.
Sin embargo, la historia de tabaquismo nos ayudará mucho a hacer un mejor diagnóstico.
 La NID presenta una DLCO bastante baja (prueba de difusión de gases en el pulmón). Al realizar una broncoscopía y estudiar el líquido obtenido (lavado broncoalveolar) se encuentran macrófagos con pigmentos característicos del fumador.
La NID presenta una DLCO bastante baja (prueba de difusión de gases en el pulmón). Al realizar una broncoscopía y estudiar el líquido obtenido (lavado broncoalveolar) se encuentran macrófagos con pigmentos característicos del fumador.
Tratamiento y Pronóstico
El tratamiento consiste en dejar de fumar o interrumpir la causa (ejemplo: exposición ambiental). Se usan corticoides, que permite estabilizar la enfermedad e incluso, a veces consigue mejorar al paciente.
Cuando no se indica tratamiento el 60% evoluciona muy mal, llevando a una gran falta de aire y necesidad de oxígeno, y, un 20 a 30% mejoran espontáneamente. Casi un 25% puede evolucionar mal a pesar de dejar de fumar y recibir tratamiento con corticoides.
En caso de una enfermedad avanzada se recurre al trasplante pulmonar.
El pronóstico de la NID no es tan malo si lo comparamos con otras fibrosis más comunes como la fibrosis pulmonar idiopática y la neumonía intersticial no específica.
Combinación de fibrosis pulmonar y enfisema
Dentro de las consecuencias del tabaquismo es la más conocida. Es sabido que el tabaquismo causa una enfermedad llamada enfisema, que es la destrucción de los alveolos (la parte más pequeña de los pulmones) produciendo dificultad para el pasaje del oxígeno y para expulsar todo el aire (atrapamiento aéreo).
Eso permite que el pulmón sea más grande de lo usual, por el aire atrapado.
Ahora se sabe que el tabaquismo también ocasiona fibrosis pulmonar idiopática. Este engrosamiento de los tejidos pulmonares, produce mayor dificultad para el pasaje del oxígeno. En estos casos el tamaño de los pulmones es más pequeño por las cicatrices.
Se cree que la combinación de fibrosis pulmonar y enfisema representan un 5% de todos los casos de fibrosis pulmonar.
Se presenta generalmente en hombres, mayores de 65 años, que fuman actualmente o son ex – fumadores en altas cantidades (se estima que sean más de 40 paquetes/año).
Signos y Síntomas
La combinación de ambas enfermedades, suceden en las personas que fuman.
Presentan como síntoma principal la falta de aire muy intensa.
También podemos encontrar tos, seca o productiva, silbidos en el pecho y falta de fuerzas.
Exámenes
En las pruebas de función pulmonar encontraremos la espirometría normal, volúmenes pulmonares conservados en la pletismografía y una DLCO baja.
En la tomografía se visualiza un pulmón de tamaño normal (por tener combinadas una enfermedad que agranda y otra que disminuye el tamaño de los pulmones) enfisema en los lóbulos superiores y fibrosis pulmonar en las bases.
 Al realizar el estudio patológico (biopsias o autopsias) se encontró que la coexistencia de fibrosis y enfisema en cada parte de los pulmones.
Al realizar el estudio patológico (biopsias o autopsias) se encontró que la coexistencia de fibrosis y enfisema en cada parte de los pulmones.
La des-saturación (oxígeno en sangre disminuido) es muy común.
Usualmente es de grado moderado al reposo y empeora al realizar esfuerzos.
En el examen físico, podemos encontrar dedos en palillo de tambor y crepitantes velcro en las bases pulmonares.
Las complicaciones más frecuentes son la hipertensión pulmonar, cáncer de pulmón y enfermedades cardiovasculares.
La hipertensión pulmonar es la complicación más frecuente de todas.
Su presencia es de mal pronóstico, porque empeora la calidad de vida, y con menor supervivencia.
Dejar de fumar por completo es una medida necesaria porque se sabe que disminuye la progresión del enfisema.
La rehabilitación pulmonar y las vacunas respiratorias son necesarias como parte del tratamiento.
Los tratamientos sugeridos son los mismos que los que se usan para ambas enfermedades por separado: broncodilatadores de larga acción inhalados y si hay exacerbaciones corticoides inhalados.
El uso de antifibróticos (nintedanib o pirfenidona) es razonable teniendo en cuenta que tenemos una enfermedad con componente fibrótico.
El uso de medicamentos para la hipertensión pulmonar como sildenafilo, bosentan entre otros, no son indicados en esta enfermedad.
En estos casos se prefiere el uso controlado de oxígeno para disminuir la falta de aire y de oxígeno en el cuerpo.
Histiocitosis pulmonar de células de Langerhans (HPCL)
Es una enfermedad rara que se puede encontrar hasta en un 5% de todos los casos de fibrosis pulmonar.
Afecta usualmente a niños, pero se diagnostica usualmente en la adultez.
Suele ser más común entre los 30 y 40 años, y más frecuentemente en varones de raza blanca.
Su causa es desconocida, aunque muchos creen que se debe a un mal funcionamiento del sistema inmune,
Otras causas posibles son que se deba a algún tipo de cáncer o factores genéticos.
Hasta se piensa que hay algunos virus implicados en su origen.
No obstante, es muy clara su relación con el tabaquismo, y que es una de las consecuencias de fumar cigarrillos.
También se le encontró vínculo con la espondilitis anquilosante.
La Histiocitosis de Langerhans es más común en varones, de raza blanca, entre 30 a 40 años, que fuman mucho.
Signos y Síntomas
Los síntomas más comunes son falta de aire, tos y dolor de pecho.
Con menos frecuencia, se presentan baja de peso y sangrados de la vía respiratoria (hemoptisis).
Es de notar que, cuando afecta al pulmón, en el 85% de los casos no afecta otros órganos.
Sin embargo, la histiocitosis por células de Langerhans no sólo afecta el pulmón, sino que también, puede afectar otros órganos: hueso, piel y cerebro (hipófisis), ocasionando diabetes insípida, ganglios inflamados (adenopatías), y lesiones en piel o en huesos.
En adultos, la histiocitosis de Langerhans afecta principalmente al pulmón.
El 25% de todos los casos no presentan ningún síntoma.
En estos casos el diagnóstico se realiza casualmente a través de radiografías de tórax rutinarias.
Teniendo en cuenta su relación con el tabaco, se le asocia con varios tipos de cáncer como linfomas, cáncer de pulmón, etc.
Cuando la enfermedad se presenta en niños puede afectar el bazo, hígado, ganglios y médula ósea. Al presentarse en adultos lo hará a pulmón, piel, hueso y cerebro (hipófisis).
Usualmente en el examen físico no se encuentran hallazgos importantes,
Se encontrarán crepitantes en caso ya haya una fibrosis importante.
Exámenes
En la espirometría se puede encontrar diversos patrones alterados: obstructivo, restrictivo o mixto. La pletismografía muestra volúmenes pulmonares normales o aumentados.
La DLCO o difusión está disminuida en casi el 70% de todos los pacientes.

 La tomografía de tórax muestra nódulos, algunas veces cavitados (con huecos en el medio), y quistes de paredes gruesas o de paredes delgadas.
La tomografía de tórax muestra nódulos, algunas veces cavitados (con huecos en el medio), y quistes de paredes gruesas o de paredes delgadas.
Las lesiones aparecen progresivamente, primero aparecen los nódulos, luego se cavitan.
Seguidamente se añadirán los quistes de paredes gruesas y, finalmente se verán los quistes de paredes delgadas.
Las lesiones más comunes de la Histiocitosis de Langerhans en la tomografía son los quistes.

Histiocitosis de Langerhans como consecuencias del tabaquismo.
Se confirma el diagnóstico mediante una broncoscopía o endoscopía bronquial (células de Langerhans en el líquido obtenido) o a través de una biopsia pulmonar (cirugía de pulmón), que no está exenta de riesgos.
Evolución y Tratamiento
Es importante tener en cuenta algunas otras enfermedades que pueden confundirnos:
- silicosis (exposición a minas).
- linfangioleiomatosis (en mujeres).
- sarcoidosis.
- neumonitis por hipersensibilidad (exposición a aves, hongos, etc).
La enfermedad puede curar sin necesidad de algún tratamiento al dejar de fumar (espontáneamente).
Por contrario, puede aumentar progresivamente, diseminarse a varios órganos y llevar a la muerte.
El tratamiento principal es el dejar de fumar.
Si el paciente no tiene síntomas usualmente sólo se le deja en observación, a la espera de la remisión espontánea que sucede muchas veces al dejar de fumar.
De presentarse síntomas o progresar la enfermedad se recomienda corticoides por 6-12 meses.
Si no hay buena respuesta, se puede intentar con algunos otros medicamentos como metotrexato, etopósido, ciclofosfamida, etc.
Si la enfermedad está muy avanzada se recomienda el trasplante pulmonar.
Neumonía Eosinofílica Aguda
Es una enfermedad rara, que se encuentra en hombres más comúnmente que en las mujeres (2:1).
Puede encontrase a cualquier edad, aunque la mayoría tiene entre 20 y 40 años de edad.
Entre sus causas, se reconoce que es una consecuencia del tabaquismo o consumo de cigarrillos.
También se conocen otras causas como:
- polvo de fuegos artificiales
- exploración de cuevas
- polvos finos en el aire
- bomba de gas lacrimógeno
- medicamentos usados en quimioterapia
- antidepresivos
- VIH
- drogas inhaladas
- infección por parásitos, etc.
Se presenta con fiebre de menos de tres semanas. Usualmente, los síntomas duran menos de 1 semana.
La tos seca y falta de aire son los síntomas más comunes en casi todos los pacientes.
Otros signos y síntomas son: malestar, dolor muscular, sudores en la noche y dolor de pecho tipo hincada.

Consecuencias del tabaquismo: Neumonía Eosinofílica Aguda
Al examen físico se encuentran crepitantes en las bases al tomar aire y, en ocasiones, roncus.
Se caracteriza por la presencia de eosinófilos elevados en sangre y pulmón.
El líquido obtenido al realizar una broncoscopía (lavado broncoalveolar) y la biopsia muestras aumento de eosinófilos.
Los criterios diagnósticos actuales son:
- Enfermedad respiratoria aguda por menos de 1 mes.
- Manchas pulmonares en la radiografía o tomografía de tórax.
- Eosinófilos en los pulmones (en el líquido obtenido por endoscopía bronquial o biopsia pulmonar.
Existe una mejoría espontánea después de dejar de fumar en algunos pacientes.
Otro grupo presenta una enfermedad progresiva llevando a la falla respiratoria.
Los pacientes con neumonía eosinofílica aguda responden muy bien al tratamiento con corticoides, con mejoría notable dentro de las 12 a 48 horas.
Si el paciente no responde, se debe pensar en un diagnóstico alternativo.
Enfermedad intersticial encontrada incidentalmente
Desde la aparición de la tomografía de alta resolución y los programas de detección de cáncer de pulmón, se encuentra cada vez más anomalías pulmonares de tipo fibrosis en forma casual entre los fumadores sin síntomas (vidrio esmerilado y reticulaciones).
El hallazgo incidental de fibrosis pulmonar entre fumadores sin síntomas varía entre 3 a 15%.
Se sabe que mientras más cantidad de cigarrillos consumen, son mayores los hallazgos en la tomografía y mayor mortalidad.
Si aún no hay cambios fibróticos, estos pueden mejorar en el 50% de los casos,
Si ya existe fibrosis es probable que en más del 40% de los casos empeoren.
El impacto posterior de estos hallazgos «incidentales» no está claro; sin embargo, es probable que aumenten la necesidad de seguimiento con imágenes y función pulmonar.
No se ha estudiado el impacto económico de esta identificación precoz de cambios intersticiales.
Sin embargo, existe la posibilidad de que los individuos dejen de fumar al conocer estos resultados.
Debe iniciarse tratamiento prontamente para cualquiera de las enfermedades fibróticas encontradas.
Su valoración es importante para nosotros:


 (6 votos, promedio: 4,33 de 5)
(6 votos, promedio: 4,33 de 5)
0 comentarios